Notre système immunitaire est entraîné à lutter contre les intrus venant de l’extérieur (bactéries, virus...) mais il doit aussi lutter contre le développement des cellules cancéreuses qu’il doit distinguer des cellules saines. L’un des principaux types de cellules du système immunitaire impliqué sont les lymphocytes T.
Dans cette lutte, le système immunitaire a, entre autres, recours à un mécanisme de « frein ». Ce frein fait en sorte que les cellules normales de l’organisme ne soient pas attaquées par les lymphocytes T (sinon se développent des phénomènes d’auto-immunité ou maladies auto-immunes). En raison de leur capacité d’adaptation, les cellules cancéreuses activent fermement ce frein et donc ne sont pas attaquées.
Le terme générique « immunothérapie » englobe tous les traitements qui consistent à utiliser les défenses immunitaires de l'organisme pour qu'elles s'attaquent spécifiquement aux cellules cancéreuses et les détruisent. Contrairement à la chimiothérapie, à la radiothérapie, aux thérapies ciblées et à l’hormonothérapie, l’immunothérapie ne cible pas directement les cellules cancéreuses mais stimule le système immunitaire afin de les éliminer.
Les types de traitements regroupés sous le nom d’immunothérapie sont nombreux et en développement constant, comme les vaccins anticancéreux thérapeutiques et les CAR-T cells qui semblent très prometteurs.
Certains traitements disponibles au quotidien ont révolutionné la prise en charge des cancers ces 3 dernières années. Ce sont les inhibiteurs des checkpoints immunitaires.
Comment fonctionnent-ils ?
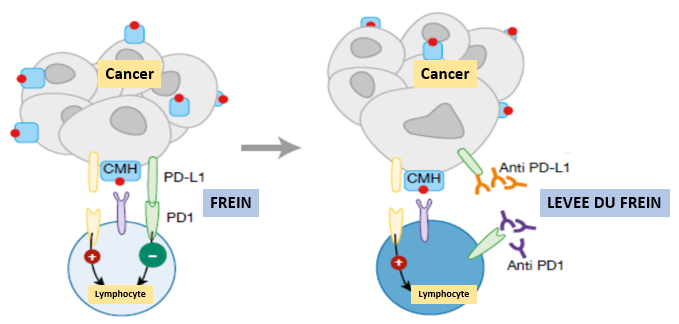
Les inhibiteurs de checkpoints immunitaires désactivent le mécanisme de frein décrit plus haut afin que la cellule cancéreuse puisse être attaquée par les lymphocytes T.
Ce frein est composé de deux parties :
- des protéines de checkpoint immunitaire logées à la surface des lymphocytes T parmi lesquelles PD-1 et CTLA-4 sont primordiales
- leurs protéines partenaires présentes sur les cellules normales (PD-L1 pour la PD-1 et B7 pour CTLA-4.
Lorsque les deux parties se combinent, le mécanisme de frein entre en action et le lymphocyte T n’attaque pas la cellule.
Les cellules cancéreuses produisent de grandes quantités de protéine partenaire, ce qui active le frein fortement et empêche qu’elles ne soient attaquées.
L’inhibiteur de checkpoint immunitaire anti-PD1, anti-PD-L1 ou anti-CTLA4 empêche que la protéine partenaire ne se lie à la protéine de checkpoint immunitaire à la surface du lymphocyte T. Le frein est ainsi désactivé et le système immunitaire peut s’attaquer au cancer.
Le schéma ci-dessous résume l’effet des anti-PD1, anti-PD-L1.